لطالما كانت أمراض الشرايين، من تضيقاتها إلى تمدداتها، تمثل تحديًا كبيرًا للجراحيين والأطباء، وغالبًا ما كانت تتطلب تدخلات جراحية كبرى لإنقاذ الأطراف أو حتى الحياة.
ومع ذلك، شهد العقدان الأخيران ثورة حقيقية في مجال علاج الأوعية الدموية، بفضل ظهور وتطور التقنيات داخل الأوعية الدموية (Endovascular Procedures)، أو ما يُعرف بـ”الطريقة المغلقة”.
هذه الأساليب المبتكرة، التي تُجرى عبر قسطرة صغيرة من خلال شق بسيط، غيّرت قواعد اللعبة، مقدمةً بديلاً أقل توغلاً للجراحة المفتوحة التقليدية.
إنها تُمكّن الأطباء من الوصول إلى الشرايين المتضررة من الداخل، وإصلاحها أو “استبدالها” بفعالية عالية، مع تقليل كبير في الألم وفترة التعافي، مما يُعيد الأمل لملايين المرضى في استعادة جودة حياتهم.
فهم تقنيات استبدال الشرايين داخل الأوعية
تُمثل التقنيات داخل الأوعية الدموية نقلة نوعية في علاج أمراض الشرايين.
بدلاً من فتح الصدر أو البطن أو الأطراف للوصول المباشر إلى الشرايين، تعتمد هذه الطرق على الوصول إلى الجهاز الوعائي من خلال شق صغير جدًا، عادةً في منطقة الفخذ أو الرسغ.
يتم إدخال أنبوب رفيع ومرن يُسمى القسطرة (Catheter)، وبتوجيه من تقنيات التصوير المتطورة مثل الأشعة السينية المباشرة (Fluoroscopy) أو التصوير ثلاثي الأبعاد، يتم دفع القسطرة عبر الأوعية الدموية للوصول إلى المنطقة المصابة.
تُتيح هذه القسطرة إيصال أدوات دقيقة ومتخصصة إلى داخل الشريان لعلاج المشكلة.
بدأت هذه التقنيات بالتطور في أواخر الثمانينيات وأوائل التسعينيات، وشهدت قفزات هائلة في الدقة والأمان والفعالية بفضل تحسين المواد المستخدمة (مثل سبائك النيتينول المتكيفة) وتطوير الأدوات الدقيقة.
الهدف الأساسي هو إعادة تدفق الدم الطبيعي أو منع تمزق الأوعية الدموية المتمددة، وكل ذلك بأقل قدر ممكن من التدخل الجراحي.
هذا التطور المستمر يجعلها خيارًا متزايد الأهمية للمرضى الذين قد لا يكونون مؤهلين للجراحة المفتوحة بسبب عوامل الخطر الصحية.
أنواع عمليات “استبدال” الشرايين بالطريقة المغلقة
على الرغم من أن المصطلح “استبدال” قد يوحي بالإزالة الكاملة وزراعة شريان جديد، إلا أن التقنيات المغلقة تُركز على إعادة بناء أو دعم الشريان من الداخل.
إن التخصص في هذه العمليات يتطلب خبرة عالية، ويُعد مستشفى ليفا في تركيا من المراكز التي تُقدم هذه الإجراءات المتطورة، مستخدمة أحدث التقنيات وأفضل الممارسات لضمان سلامة المرضى ونجاح العلاج.
من أبرز هذه العمليات:
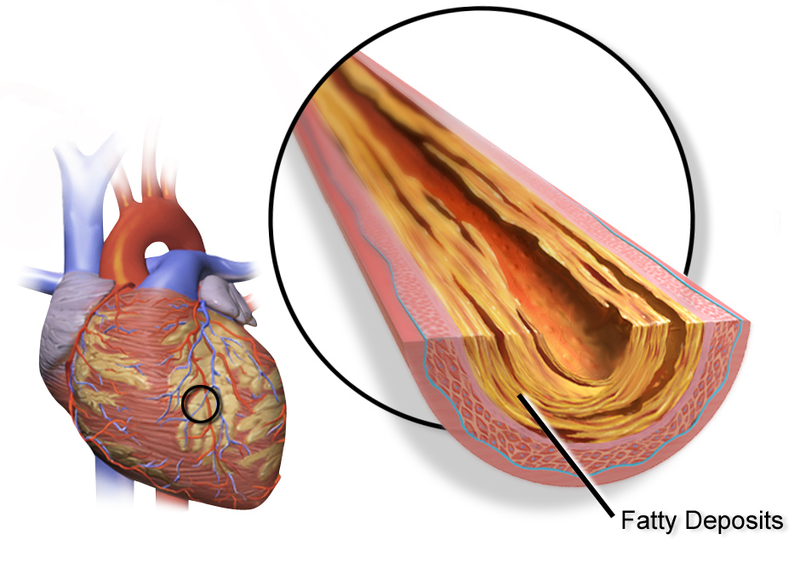
- رأب الأوعية وتركيب الدعامات (Angioplasty and Stenting):
- آلية العمل: تُستخدم هذه التقنية لعلاج تضيقات أو انسدادات الشرايين (خاصة في الساقين، الكلى، أو الشرايين السباتية). يتم إدخال قسطرة تحمل بالونًا صغيرًا إلى الشريان المتضيق ونفخ البالون لفتح الشريان. بعد ذلك، غالبًا ما يتم وضع دعامة (Stent)، وهي أنبوب شبكي معدني صغير، داخل الشريان لإبقائه مفتوحًا ومنع عودة التضييق. هناك أنواع مختلفة من الدعامات، بما في ذلك الدعامات الدوائية التي تطلق دواءً لمنع إعادة النمو الخلوي الذي قد يسبب تضييقًا جديدًا.
- التطبيق: تُستخدم على نطاق واسع في مرض الشرايين المحيطية (PAD) لتخفيف العرج وتحسين التئام الجروح، وفي الشريان السباتي لمنع السكتة الدماغية (Carotid Stenting)، وفي الشرايين الكلوية لعلاج ارتفاع ضغط الدم.
- الإصلاح داخل الأوعية الدموية لتمدد الأوعية الدموية (Endovascular Aneurysm Repair – EVAR / TEVAR):
- آلية العمل: تُعد هذه التقنية بديلاً مهمًا للجراحة المفتوحة لإصلاح تمدد الشريان الأورطي (الأبهر) في البطن (EVAR) أو الصدر (TEVAR). بدلاً من استبدال الجزء المتمدد من الشريان، يتم إدخال دعامة مغطاة (Stent-Graft)، وهي أنبوب شبكي مغطى بنسيج صناعي، عبر قسطرة وتثبيتها داخل الشريان الأورطي المتمدد. تعمل هذه الدعامة كطريق داخلي جديد للدم، مما يمنع ضغط الدم على جدار التمدد ويقلل من خطر التمزق.
- التطبيق: تُفضل هذه التقنية للمرضى الذين يُعتبرون عاليي الخطورة للجراحة المفتوحة، أو الذين لديهم تمدد وعائي ذو شكل وحجم مناسبين لوضع الدعامة.
مزايا “الطريقة المغلقة” مقارنة بالجراحة المفتوحة
توفر التقنيات داخل الأوعية الدموية (الطريقة المغلقة) العديد من المزايا الجوهرية مقارنة بالجراحة المفتوحة التقليدية، مما يجعلها الخيار المفضل للعديد من المرضى:
- أقل توغلاً: تتم العملية من خلال شقوق صغيرة جدًا (عادة بضع ملليمترات)، مما يعني ضررًا أقل للأنسجة المحيطة، وتجنب الحاجة إلى شق كبير وفتح عظام الصدر أو البطن.
- ألم أقل بعد الجراحة: نظرًا لتقليل الرضوح الجراحي، يختبر المرضى مستويات أقل بكثير من الألم بعد العملية، مما يقلل من الحاجة إلى مسكنات الألم القوية.
- فترة تعافٍ أقصر: يُمكن للمرضى العودة إلى منازلهم في غضون يوم أو يومين بعد معظم إجراءات القسطرة، مقارنة بأسبوع أو أكثر للجراحة المفتوحة. كما أن العودة إلى الأنشطة اليومية والعمل تكون أسرع بكثير.
- مخاطر أقل للمضاعفات: بشكل عام، ترتبط هذه التقنيات بمخاطر أقل للعدوى، النزيف الشديد، والندوب الكبيرة.
- مناسبة للمرضى ذوي الخطورة العالية: نظرًا لطبيعتها الأقل توغلاً، تُعد هذه الإجراءات خيارًا حيويًا للمرضى كبار السن، أو الذين يعانون من حالات صحية مزمنة (مثل أمراض القلب أو الرئة الشديدة) تجعلهم غير مؤهلين للجراحة المفتوحة.
- نتائج تجميلية أفضل: تترك ندوبًا صغيرة جدًا وغير مرئية تقريبًا، مما يُفضلها الكثيرون من الناحية الجمالية.
التحضير للجراحة والعناية بعد العملية
رغم طبيعتها الأقل توغلاً، تتطلب عمليات استبدال الشرايين بالطريقة المغلقة تحضيرًا دقيقًا ورعاية لاحقة فعالة لضمان أفضل النتائج:
- التحضير قبل الجراحة: يشمل ذلك تقييمًا شاملاً لحالة المريض، بما في ذلك مراجعة التاريخ الطبي، الفحص البدني، وإجراء فحوصات تصويرية مفصلة (مثل التصوير المقطعي المحوسب للأوعية الدموية – CTA) لتحديد مدى المشكلة وتخطيط الإجراء بدقة. قد يُطلب من المريض التوقف عن بعض الأدوية، مثل مميعات الدم، لفترة وجيزة قبل العملية. تُقدم تعليمات حول الصيام وتهيئة المريض للعملية.
- أثناء العملية: تُجرى معظم هذه الإجراءات تحت التخدير الموضعي مع التخدير الوريدي (التسكين)، مما يسمح للمريض بالبقاء مستيقظًا ولكن في حالة استرخاء. يتم مراقبة العلامات الحيوية للمريض باستمرار.
- فترة ما بعد الجراحة مباشرة: بعد الإجراء، يُنقل المريض إلى غرفة الإفاقة للمراقبة لبضع ساعات. قد يُطلب منه الاستلقاء بشكل مسطح لعدة ساعات لضمان إغلاق موقع إدخال القسطرة بشكل صحيح.
- التعافي في المستشفى والمنزل: يُمكن للمريض العودة إلى المنزل في نفس اليوم أو بعد ليلة واحدة في المستشفى، حسب نوع الإجراء وحالته الصحية. يُقدم الطبيب تعليمات حول العناية بالجرح، الأدوية التي يجب تناولها (خاصة مضادات الصفائح لبعض الوقت)، ومتى يمكن استئناف الأنشطة العادية.
- المتابعة الدورية: تُعد المتابعة المنتظمة مع الطبيب أمرًا ضروريًا لتقييم نجاح الإجراء، ومراقبة الطعم أو الدعامة، وإدارة عوامل الخطر التي قد تُسبب مشاكل مستقبلية. قد تشمل المتابعة فحوصات بالموجات فوق الصوتية (Ultrasound Duplex Scans) أو التصوير المقطعي (CT Scans).
التطبيقات الواسعة والفعالية: لمن تُناسب الطريقة المغلقة؟
تُشير الدراسات والمواقع الطبية الموثوقة إلى أن فعالية هذه الإجراءات عالية جدًا في الحالات المختارة بعناية.
على الرغم من أن بعض الحالات المعقدة قد لا تزال تتطلب الجراحة المفتوحة، إلا أن الطريقة المغلقة تُقدم بديلاً آمنًا وفعالاً لمعظم المرضى، مع نتائج طويلة الأمد تتحسن باستمرار بفضل الابتكار المستمر في التكنولوجيا الطبية.
لقد توسعت تطبيقات استبدال الشرايين بالطريقة المغلقة لتشمل مجموعة واسعة من الحالات، مما يجعلها خيارًا جذابًا للعديد من المرضى. تُناسب هذه التقنيات بشكل خاص الحالات التي:
- تضيقات وانسدادات الشرايين الطرفية (PAD): خاصة في شرايين الساقين، حيث تُساعد في تخفيف الألم وتحسين تدفق الدم وإنقاذ الأطراف من البتر.
- أمراض الشريان السباتي: علاج التضيقات في الشريان السباتي (Carotid Stenting) كبديل لاستئصال باطنة الشريان في بعض الحالات، خاصة للمرضى ذوي المخاطر الجراحية العالية.
- تمدد الشريان الأورطي (Aortic Aneurysm): الإصلاح داخل الأوعية الدموية لتمدد الشريان الأورطي البطني أو الصدري (EVAR/TEVAR) يُعد خيارًا قياسيًا للعديد من المرضى، وقد أصبح الآن مفضلاً على الجراحة المفتوحة في كثير من الأحيان نظرًا لميزاته.
- تضيقات الشرايين الكلوية (Renal Artery Stenosis): استخدام القسطرة والدعامات لتحسين تدفق الدم إلى الكلى، مما قد يُساعد في السيطرة على ارتفاع ضغط الدم أو تحسين وظائف الكلى.
التحديات في علاج الشرايين
على الرغم من التقدم الكبير، لا تزال هناك تحديات تُواجه التقنيات داخل الأوعية الدموية.
قد لا تكون جميع الحالات مناسبة للعلاج بالطريقة المغلقة، خاصة عندما تكون التضيقات طويلة جدًا، أو متكلسة بشكل كبير، أو عندما تكون تمددات الأوعية الدموية ذات تشريح معقد لا يُناسب وضع الدعامات المغطاة.
كما أن بعض الدعامات قد تُصاب بـ”إعادة التضيق” على المدى الطويل، مما يتطلب تدخلات إضافية.ومع ذلك، فإن المستقبل يبدو واعدًا للغاية. يُركز البحث والتطوير على:
- تحسين تصميم الدعامات والمواد: لتكون أكثر مرونة، وأطول عمرًا، وأقل عرضة لإعادة التضيق.
- تطوير أدوات جديدة: تُمكن من الوصول إلى شرايين أكثر تعقيدًا وعلاجها بفعالية.
- التقنيات الهجينة (Hybrid Procedures): تُجمع بين الجراحة المفتوحة المحدودة وإجراءات القسطرة في نفس الوقت لعلاج الحالات شديدة التعقيد.
- الذكاء الاصطناعي والتصوير المتقدم: لتحسين دقة التشخيص وتوجيه الإجراءات.
خاتمة
إن عملية “استبدال” الشرايين بالطريقة المغلقة ليست مجرد تقدم تكنولوجي، بل هي تحول جذري في كيفية تعاملنا مع أمراض الأوعية الدموية.
لقد غيرت هذه التقنيات حياة آلاف المرضى، مقدمة لهم خيارًا علاجيًا أقل إيلامًا وأسرع في التعافي، مع نتائج سريرية ممتازة.
من خلال الشقوق الصغيرة والقسطرة الدقيقة، يتمكن الأطباء اليوم من إصلاح وترميم الشرايين التالفة، وإعادة تدفق الدم، والحفاظ على الأطراف، ومنع السكتات الدماغية، وإنقاذ الأرواح.
هذه الثورة في العلاج داخل الأوعية الدموية تُمثل علامة فارقة في الطب الحديث، وتُعيد الأمل في حياة صحية ونشطة لعدد أكبر من الأفراد.
تُعد مستشفى ليفا في تركيا إحدى المؤسسات المتقدمة في هذا المجال، عبر خبراء وتقنيات متميّزة، تسعى لتقديم أفضل الخيارات لكل مريض بحسب حالته الفريد.
أسئلة شائعة
ما هي المدة التي أستغرقها للعودة إلى المنزل بعد عملية بالطريقة المغلقة؟
في معظم الحالات، يمكن للمرضى العودة إلى المنزل في نفس اليوم أو بعد ليلة واحدة فقط في المستشفى، حسب نوع الإجراء وحالتهم الصحية.
هل تترك عمليات الطريقة المغلقة ندوبًا كبيرة؟
لا، هذه العمليات تُجرى من خلال شقوق صغيرة جدًا (بضع ملليمترات)، مما يعني أنها تترك ندوبًا صغيرة جدًا وغير مرئية تقريبًا مقارنة بالندوب الكبيرة للجراحة المفتوحة.
هل يمكنني القيادة بعد عملية استبدال الشرايين بالطريقة المغلقة؟
بشكل عام، يمكن لمعظم المرضى استئناف القيادة في غضون بضعة أيام إلى أسبوع بعد معظم إجراءات القسطرة، ولكن يجب دائمًا استشارة طبيبك للحصول على تعليمات محددة لحالتك.
هل أحتاج إلى تناول أدوية بعد عملية استبدال الشرايين بالطريقة المغلقة؟
نعم، في معظم الحالات، سيصف لك الطبيب أدوية مضادة للصفائح الدموية (مثل الأسبرين أو الكلوبيدوغريل) لمنع تكون الجلطات الدموية على الدعامة أو داخل الأوعية الدموية، وعادة ما تُؤخذ هذه الأدوية لفترة طويلة أو مدى الحياة.
ما هي نسبة نجاح هذه الإجراءات؟
تُعد نسبة نجاح إجراءات استبدال الشرايين بالطريقة المغلقة عالية جدًا، وتتجاوز 90% في العديد من الحالات، خاصةً عندما تُجرى في مراكز متخصصة. ومع ذلك، يعتمد النجاح على عوامل مثل شدة المرض وصحة المريض العامة.
هل يمكن أن تعود المشكلة بعد العلاج بالطريقة المغلقة؟
نعم، على الرغم من أن الطعوم والدعامات مصممة لتدوم، إلا أن هناك احتمالًا ضئيلًا لإعادة التضييق أو حدوث مشاكل جديدة في المستقبل. لذلك، تُعد المتابعة الدورية وإدارة عوامل الخطر (مثل ارتفاع الكوليسترول، السكري، التدخين) أمرًا حيويًا للحفاظ على النتائج الجيدة على المدى الطويل.