عندما يتعرّض الجسم لكسر مفاجئ، تتوقف العديد من أنشطته الأساسية الحركية، وهو ما ينعكس سلبًُا على الحياة اليومية.
في الحقيقة، تُعد الكسور العظمية من الإصابات الشائعة التي قد يتعرض لها أي شخص في أي عمر، سواء نتيجة لحادث مفاجئ، أو سقطة بسيطة، أو حتى إجهاد متكرر.
وعلى الرغم من أن العظام تتمتع بقدرة ذاتية مذهلة على الشفاء، فإن فهم أنواع الكسور المختلفة، ومدى خطورتها، وخيارات العلاج المتاحة يُعد أمرًا بالغ الأهمية لضمان التعافي السليم وتجنب المضاعفات.
إن التعامل مع الكسور يتطلب دقة ومهارة عالية، إذ لا يقتصر الأمر على مجرد إعادة العظم إلى مكانه، بل يشمل استعادة وظيفة الطرف المصاب بالكامل.
وهنا يجب التذكير بالخبرة العالمية وبجودة الرعاية في ـمستشفى ليفا في تركيا، التي تعتمد بروتوكولات حديثة مدعومة بأدلة علمية لمواجهة هذه الكسور.

الكسور العظمية: أنواعها، أسبابها، وأعراضها
لنتعمق أولاً في ماهية الكسور العظمية. الكسر هو انقطاع في استمرارية العظم، ويمكن أن يتراوح من شق صغير بالكاد مرئي إلى تهشم كامل للعظم.
تختلف أنواع الكسور بشكل كبير بناءً على شكل الكسر، وموقعه، ومدى تضرره، مما يؤثر بشكل مباشر على خطة العلاج.
أنواع الكسور الشائعة
- الكسر المغلق (Simple/Closed Fracture): هو الكسر الذي لا يخترق الجلد، ويبقى العظم المكسور داخل الجسم. على الرغم من كونه مغلقًا، إلا أنه قد يكون شديدًا ويتطلب تدخلاً جراحيًا.
- الكسر المفتوح (Compound/Open Fracture): في هذا النوع، يخترق العظم المكسور الجلد، مما يعرضه للعوامل الخارجية ويزيد بشكل كبير من خطر العدوى. يُعد هذا النوع من الكسور حالة طارئة تتطلب علاجًا فوريًا.
- الكسر المستعرض (Transverse Fracture): يحدث عندما يكون خط الكسر مستقيمًا عبر العظم، عموديًا على محور العظم الطويل.
- الكسر المائل (Oblique Fracture): يتميز خط الكسر بزاوية مائلة عبر العظم.
- الكسر الحلزوني (Spiral Fracture): يحدث نتيجة قوة التواء قوية، ويظهر خط الكسر كحلزون حول العظم. غالبًا ما يرتبط بإصابات الملاعب أو الحوادث التي تنطوي على التواء الطرف.
- الكسر المفتت (Comminuted Fracture): في هذا النوع، ينكسر العظم إلى ثلاث قطع أو أكثر، وغالبًا ما ينتج عن صدمة قوية وعنيفة.
- الكسر الأخضر (Greenstick Fracture): شائع لدى الأطفال، حيث ينحني العظم وينكسر جزئيًا فقط من جانب واحد، مثل كسر الغصن الأخضر.
- الكسر الاقتلاعي (Avulsion Fracture): يحدث عندما تنفصل قطعة صغيرة من العظم عن العظم الرئيسي بسبب قوة سحب وتر أو رباط قوي.
- كسر الإجهاد (Stress Fracture): ناتج عن إجهاد متكرر وقوى صغيرة على العظم بمرور الوقت، وليس عن صدمة واحدة. شائع لدى الرياضيين.
- الكسور المرضية (Pathologic Fracture): تحدث في عظم ضعيف بالفعل بسبب مرض كامن مثل هشاشة العظام، أو الأورام، أو العدوى، حتى مع إصابة طفيفة أو بدونها.
أسباب الكسور
تتعدد أسباب الكسور، لكنها تتركز بشكل عام حول:
- الصدمات المباشرة: مثل السقوط، حوادث السيارات، أو الإصابات الرياضية.
- الإجهاد المتكرر: خاصة في حالات كسور الإجهاد لدى الرياضيين.
- الأمراض التي تضعف العظام: مثل هشاشة العظام، أو بعض أنواع السرطان التي تنتشر إلى العظام.
الأعراض الشائعة للكسر
- ألم شديد ومفاجئ يزداد سوءًا مع الحركة.
- تورم وكدمات حول المنطقة المصابة.
- تشوه مرئي في الطرف المصاب (مثل زاوية غير طبيعية).
- عدم القدرة على تحريك الجزء المصاب أو تحمل الوزن عليه.
- في حالة الكسور المفتوحة، قد يكون هناك نزيف وظهور العظم.
قبل علاج الكسور يأتي التشخيص الدقيق
لا يمكن البدء في أي خطة علاجية للكسور دون تشخيص دقيق يحدد نوع الكسر وموقعه ومدى تضرره وأي مضاعفات محتملة. تبدأ عملية التشخيص عادةً بتقييم سريري شامل يقوم به الطبيب.
التقييم السريري
- التاريخ المرضي: يسأل الطبيب عن كيفية حدوث الإصابة، الأعراض، والتاريخ الطبي للمريض (الأمراض المزمنة، الأدوية، الحساسية).
- الفحص البدني: يقوم الطبيب بفحص المنطقة المصابة بحثًا عن تورم، كدمات، تشوه، ألم عند اللمس، وتقييم نطاق الحركة (إذا أمكن) والحالة العصبية الوعائية للطرف (فحص النبض والإحساس) للتأكد من عدم وجود تلف في الأعصاب أو الأوعية الدموية.
الفحوصات التصويرية
- الأشعة السينية (X-rays): هي الفحص الأولي والأكثر شيوعًا لتشخيص الكسور. يمكنها أن تظهر بوضوح مكان الكسر، نوعه، ومدى انحراف العظام. يتم أخذ صور من زوايا متعددة للحصول على رؤية شاملة.
- التصوير المقطعي المحوسب (CT Scan): يُستخدم عندما لا تكون الأشعة السينية كافية، خاصة في الكسور المعقدة، أو كسور المفاصل، أو كسور العمود الفقري والحوض. يوفر صورًا ثلاثية الأبعاد للعظام، مما يساعد الجراح على فهم تفاصيل الكسر والتخطيط للجراحة بدقة.
- التصوير بالرنين المغناطيسي (MRI): مفيد لتقييم الأنسجة الرخوة المحيطة بالعظم المكسور، مثل الأربطة، الأوتار، العضلات، والأوعية الدموية والأعصاب، وكذلك لتشخيص كسور الإجهاد التي قد لا تظهر في الأشعة السينية الأولية، أو للكشف عن النخر اللاوعائي.
- المسح العظمي (Bone Scan): يُستخدم في بعض الأحيان للكشف عن كسور الإجهاد أو الكسور الخفية التي لا تظهر في الفحوصات الأخرى، أو لتقييم وجود أمراض عظمية أخرى.
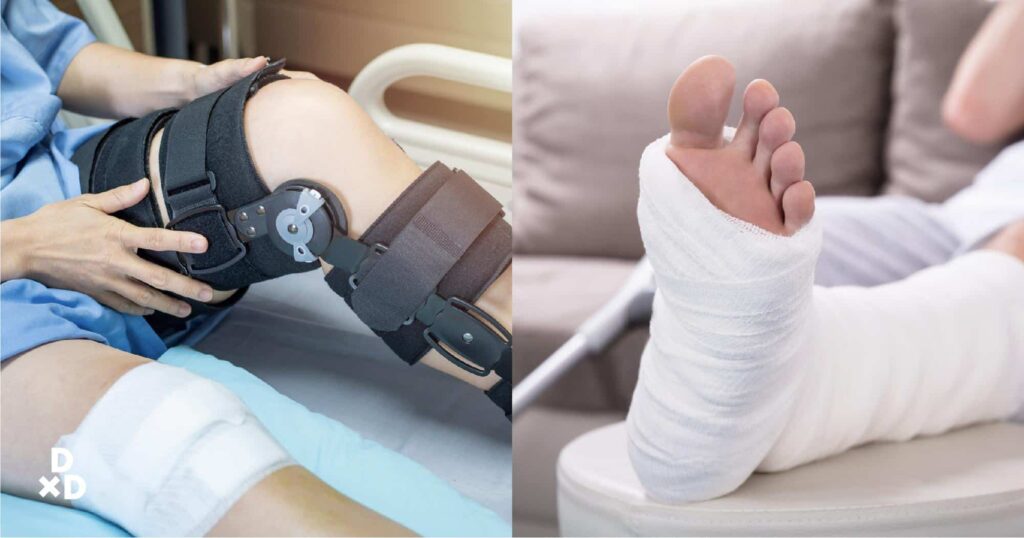
علاج الكسور: التثبيت، الجبر، والتأهيل
تعتمد مبادئ علاج الكسور على هدفين رئيسيين: إعادة العظم إلى وضعه التشريحي السليم (الجبر)، وتثبيته في هذا الوضع حتى يلتئم (التثبيت)، ثم استعادة وظيفة الجزء المصاب (التأهيل).
تختلف طريقة تحقيق هذه المبادئ بناءً على نوع الكسر، موقعه، عمر المريض، وحالته الصحية العامة.
أولاً: الجبر (Reduction): يعني الجبر إعادة قطع العظم المكسور إلى محاذاتها الطبيعية. قد يكون هذا الجبر:
- جبر مغلق (Closed Reduction): يتم فيه إعادة العظم إلى مكانه يدويًا من الخارج، دون الحاجة إلى فتح الجلد جراحيًا. يتم ذلك عادةً تحت التخدير الموضعي أو العام لتقليل الألم.
- جبر مفتوح (Open Reduction): يتطلب هذا النوع إجراء جراحيًا لفتح الجلد والوصول إلى العظم المكسور لإعادة قطعه إلى محاذاتها الطبيعية. غالبًا ما يتم ذلك في الكسور المعقدة أو المفتوحة.
ثانياً: التثبيت (Immobilization/Fixation): بعد الجبر، يجب تثبيت العظم في مكانه لضمان التئامه بشكل صحيح. يمكن أن يكون التثبيت خارجيًا أو داخليًا:
التثبيت الخارجي (External Fixation):
- الجبيرة (Cast): هي الطريقة الأكثر شيوعًا لتثبيت الكسور المغلقة والبسيطة. تُصنع من الجبس أو الألياف الزجاجية وتُثبت الجزء المصاب تمامًا.
- الجبائر الجاهزة أو الدعامات (Braces/Splints): توفر دعمًا أقل من الجبيرة الكاملة وقد تسمح ببعض الحركة، وتُستخدم لكسور معينة أو كدعم بعد إزالة الجبيرة.
- المثبت الخارجي (External Fixator): يتكون من دبابيس أو مسامير تُدخل في العظم من خلال الجلد وتُربط بإطار معدني خارجي. يُستخدم هذا النوع في الكسور المفتوحة الشديدة، أو الكسور المفتتة، أو عندما لا يكون الجبر الداخلي ممكنًا فورًا بسبب تورم شديد أو عدوى.
التثبيت الداخلي (Internal Fixation – ORIF – Open Reduction and Internal Fixation): يُستخدم هذا النوع في الكسور التي لا يمكن جبرها وتثبيتها بشكل فعال بالطرق الخارجية، أو في الكسور التي تتطلب ثباتًا مطلقًا. يتم الجبر أولاً (غالباً جراحياً)، ثم تُستخدم أدوات معدنية لتثبيت العظم:
- المسامير والأسلاك (Pins and Wires): تُستخدم لتثبيت القطع الصغيرة من العظم أو لكسور معينة.
- الصفائح والبراغي (Plates and Screws): تُعد من أكثر الطرق شيوعًا، حيث تُثبت صفيحة معدنية على سطح العظم المكسور بواسطة براغي لتوفير ثبات قوي.
- المسامير النخاعية (Intramedullary Nails): تُدخل هذه المسامير الطويلة في التجويف المركزي للعظم (النخاع) لتثبيته من الداخل. تُستخدم بشكل شائع لكسور العظام الطويلة مثل عظم الفخذ أو الساق.
ثالثاً: التأهيل (Rehabilitation): بعد التئام الكسر والتثبيت الأولي، تبدأ مرحلة التأهيل، والتي تُعد ضرورية لاستعادة كامل الوظيفة والقوة. تشمل:
- العلاج الطبيعي (Physical Therapy): يهدف إلى استعادة نطاق الحركة، تقوية العضلات المحيطة، وتحسين التنسيق والتوازن.
- العلاج الوظيفي (Occupational Therapy): يساعد المرضى على استعادة القدرة على أداء الأنشطة اليومية الحياتية.
خيارات العلاج التحفظي للكسور
يُعد العلاج التحفظي (غير الجراحي) الخيار الأول للعديد من الكسور، خاصة تلك التي تكون مستقرة، غير مزاحة بشكل كبير، أو التي تحدث لدى الأطفال.
يرتكز هذا النهج على مبادئ الجبر المغلق والتثبيت الخارجي، بهدف السماح للعظم بالالتئام بشكل طبيعي دون الحاجة لتدخل جراحي.
الجبائر (Casts): تُعد الجبيرة هي الأداة الرئيسية في العلاج التحفظي. بعد أن يقوم الطبيب بجبر الكسر يدويًا وإعادة العظم إلى محاذاته، يتم تطبيق الجبيرة.
تُصنع الجبائر عادةً من الجبس أو الألياف الزجاجية. توفر الجبيرة تثبيتًا كاملاً للعظم المكسور وتمنع حركته، مما يسمح للخلايا العظمية بالنمو وإصلاح الكسر.
يتم فحص الجبيرة بانتظام للتأكد من أنها لا تضغط على الأعصاب أو الأوعية الدموية. تختلف مدة بقاء الجبيرة باختلاف نوع الكسر وموقعه وعمر المريض، ولكنها عادةً ما تكون بين 4 إلى 12 أسبوعًا.
الجبائر الجزئية أو الدعامات (Splints/Braces): تُستخدم هذه الأجهزة لتوفير دعم أقل من الجبيرة الكاملة. الجبائر الجزئية (splints) تُستخدم عادةً في المرحلة الأولية بعد الإصابة للسماح بتخفيف التورم، أو في الحالات التي لا تتطلب تثبيتًا كاملاً.
الدعامات (braces) تُصنع عادةً من مواد صلبة وخفيفة، وتُستخدم لكسور معينة تسمح ببعض الحركة المحدودة، أو كدعم بعد إزالة الجبيرة الكاملة خلال مرحلة التأهيل. على سبيل المثال، قد تُستخدم دعامات خاصة لكسور العمود الفقري المستقرة أو لكسور الكاحل.
الراحة (Rest) ومحدودية النشاط: في بعض حالات كسور الإجهاد أو الكسور الشعرية الدقيقة، قد يكون العلاج التحفظي بسيطًا مثل الراحة وتجنب النشاط الذي تسبب في الكسر.
يتم توجيه المريض بتقليل الحمل على الجزء المصاب للسماح للعظم بالشفاء بشكل طبيعي. قد يتطلب الأمر استخدام العكازات أو المشاية لتقليل الوزن على الطرف السفلي المصاب.
إدارة الألم: تُعد إدارة الألم جزءًا أساسيًا من العلاج التحفظي. تُوصف المسكنات حسب الحاجة، وقد يُنصح باستخدام الثلج لتقليل التورم والألم، ورفع الطرف المصاب.
يُعد العلاج التحفظي خيارًا فعالًا وآمنًا للعديد من الكسور، ولكن يجب أن يتم تحت إشراف طبي دقيق لضمان التئام الكسر بشكل صحيح.
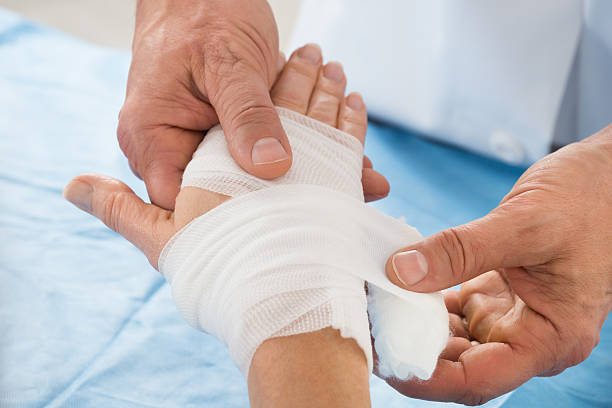
التدخل الجراحي لعلاج الكسور
عندما لا يكون العلاج التحفظي كافيًا أو مناسبًا، يصبح التدخل الجراحي ضرورة حتمية لضمان التئام الكسر بشكل صحيح واستعادة الوظيفة المثلى.
يتم اللجوء إلى الجراحة في حالات معينة تستدعي تثبيتًا أقوى أو إعادة ترتيب دقيق للعظم.
- الجبر المفتوح والتثبيت الداخلي (ORIF – Open Reduction and Internal Fixation): كما ذكر سابقًا، يتم فتح الجلد للوصول إلى الكسر، ثم يتم إعادة محاذاة العظم وتثبيته باستخدام الصفائح والبراغي، المسامير النخاعية، أو الأسلاك.
- التثبيت الخارجي (External Fixation): يُستخدم في الحالات المعقدة أو المفتوحة، حيث تُدخل دبابيس أو مسامير في العظم وتُربط بإطار خارجي. يمكن تعديل الإطار بمرور الوقت لضبط محاذاة العظم.
- التقويم المفصلي أو الاستبدال الجزئي/الكلي للمفصل (Arthroplasty/Partial or Total Joint Replacement): في بعض الكسور الشديدة التي تدمر سطح المفصل تمامًا (خاصة في الورك أو الكتف)، قد يكون استبدال المفصل هو الخيار الأمثل لاستعادة الوظيفة وتخفيف الألم. تقدم مراكز متخصصة مثل مستشفى ليفا في تركيا أحدث التقنيات في هذا المجال، مما يضمن أفضل النتائج للمرضى الذين يحتاجون إلى هذا النوع من التدخل.
خاتمة
تُعد الكسور العظمية تحديًا صحيًا يتطلب فهمًا عميقًا ودقة في التشخيص والعلاج.
من الكسور البسيطة التي تتطلب الجبائر إلى الكسور المعقدة التي تستدعي تدخلات جراحية معقدة، فإن الهدف الأساسي يبقى واحدًا: استعادة سلامة العظم ووظيفة الطرف المصاب.
لقد أحدثت التطورات في تقنيات التشخيص، والمواد المستخدمة في التثبيت الجراحي، وبرامج التأهيل ثورة في علاج الكسور، مما يوفر نتائج أفضل للمرضى.
إن دور الفريق الطبي المتكامل، بدءًا من جراح العظام المتخصص، مرورًا بأخصائيي العلاعة الطبيعي والوظيفي، وصولًا إلى الممرضين، لا يُقدر بثمن.
تُقدم مرافق الرعاية الصحية المتقدمة، مثل مستشفى ليفا في تركيا، نموذجًا يحتذى به في توفير أحدث العلاجات والرعاية الشاملة لمرضى الكسور، مما يؤكد على أهمية اختيار المركز الطبي المناسب لضمان أفضل فرصة للتعافي الكامل.
أسئلة شائعة
ما هي المدة التي يستغرقها التئام الكسر؟
تختلف مدة التئام الكسر بشكل كبير حسب نوع الكسر، موقعه، عمر المريض، وصحته العامة. بشكل عام، تستغرق الكسور البسيطة لدى الأطفال من 3-6 أسابيع، بينما قد تستغرق الكسور المعقدة أو كسور العظام الكبيرة لدى البالغين من 3-6 أشهر أو أكثر.
هل يجب أن أتناول مكملات الكالسيوم أو فيتامين د للمساعدة في التئام الكسر؟
إذا كان نظامك الغذائي يفتقر إلى الكالسيوم أو فيتامين د، فقد ينصح الطبيب بالمكملات. هذه العناصر الغذائية ضرورية لصحة العظام بشكل عام وتلعب دورًا في عملية الشفاء، لكنها ليست بديلًا عن العلاج الطبي الموصوف.
هل سأحتاج إلى عملية جراحية لإزالة الصفائح والبراغي بعد التئام الكسر؟
يعتمد ذلك على عدة عوامل، بما في ذلك موقع المعدن، ما إذا كان يسبب أي إزعاج أو ألم، وعمر المريض. في بعض الحالات، لا تكون الإزالة ضرورية، بينما في حالات أخرى قد تُجرى عملية بسيطة لإزالتها بعد التئام الكسر بالكامل.
متى يمكنني العودة إلى ممارسة الرياضة بعد الكسر؟
يجب أن يتم ذلك تدريجيًا وتحت إشراف طبيب أو أخصائي علاج طبيعي. تختلف المدة باختلاف نوع الكسر وشدته، ولكن عادةً ما يتطلب الأمر عدة أشهر من التأهيل المكثف قبل العودة إلى الأنشطة الرياضية كاملة.
ماذا لو لم يلتئم الكسر بشكل صحيح؟
إذا لم يلتئم الكسر (عدم الالتئام) أو التئم بشكل خاطئ (سوء الالتئام)، فقد تكون هناك حاجة إلى تدخل طبي إضافي. قد يشمل ذلك جراحة لإعادة التثبيت، أو استخدام ترقيع العظم، أو إجراءات أخرى لتحفيز الشفاء.
هل يمكنني قيادة السيارة بجبيرة؟
لا يُنصح بقيادة السيارة بوجود جبيرة على أحد الأطراف، خاصة إذا كانت تؤثر على قدرتك على التحكم بالمركبة بأمان. قد تكون هذه المخالفة قانونية في بعض الأماكن، وتزيد من خطر الحوادث. استشر طبيبك دائمًا بشأن متى يمكنك العودة إلى القيادة بأمان.